Des chercheurs danois ont conçu une insuline capable de moduler elle-même, de façon réversible, son activité en fonction du taux de glucose sanguin. Testée dans plusieurs modèles animaux, cette insuline intelligente a permis de les protéger de la survenue d’une hypoglycémie dans une zone de concentrations correspondant à celles observées habituellement chez les patients vivant avec un diabète. Cette innovation moléculaire est l’aboutissement de travaux de recherche, dirigés par l’équipe de Rita Slabby et Thomas Hoeg-Jensen de la firme Novo Nordisk (Bagsværd, Danemark) et publiés le 16 octobre 2024 dans la revue Nature.
L’insuline est une hormone hypoglycémiante utilisée tant chez le diabétique de type 1 que chez le diabétique de type 2 à un stade avancé de la maladie. Dans le diabète de type 1, il s’agit d’une hormonothérapie substitutive qui doit mimer la physiologie, avec une adaptation au cours des 24 heures (variations nycthémérales) et notamment celles liées à la charge glycémique liés aux repas, ce qui conduit à plusieurs injections quotidiennes.
Le traitement insulinique est difficile en raison de son index thérapeutique étroit : de faibles variations de dose ou de concentration pouvant entraîner une hypoglycémie sévère, en particulier pendant la nuit, ce que redoutent tous les patients.
Pour atténuer les risques aigus et chroniques des fluctuations glycémiques, plusieurs équipes de recherche ont entrepris depuis des années de développer une insuline réactive au glucose, autrement dit une insuline capable d’adapter elle-même son activité biologique en fonction de la concentration de glucose sanguin, tout en réduisant le risque d’hypoglycémie. Jusqu’à présent, les approches conduites par les chercheurs académiques et les firmes phartmaceutiques ont consisté à développer des systèmes de polymères qui libèrent l’insuline à partir de dépôts sous-cutanés en réponse au glucose ou à attacher l’insuline à une molécule se liant au glucose. L’inconvénient majeur de tels dispositifs est de délivrer l’insuline de manière irréversible. En effet, une fois l’insuline libérée, elle n’est plus sensible au glucose : son effet ne peut être maîtrisé, la molécule restant active dans l’organisme jusqu’à 40 heures.
Une insuline équipée d’un interrupteur sensible au glucose ambiant
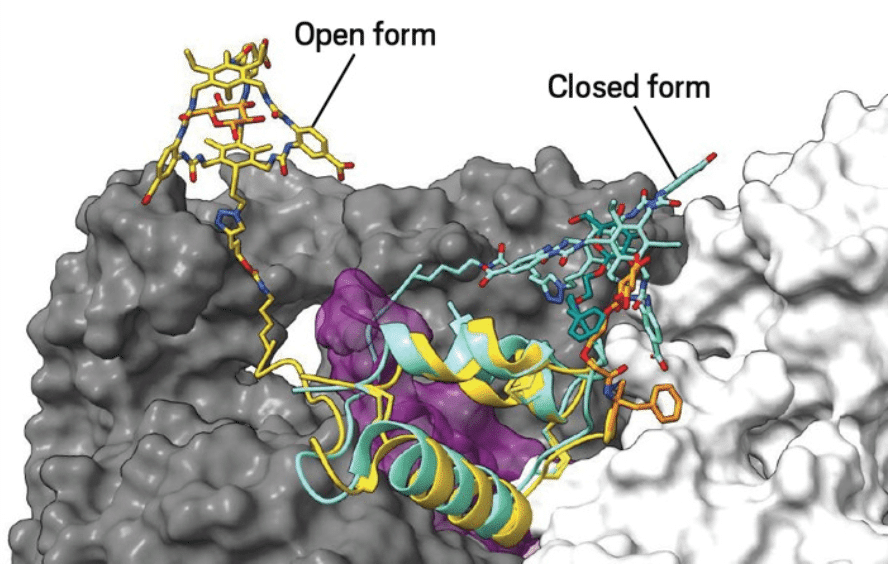
Les chercheurs danois ont créé une insuline dotée de deux éléments : une structure cyclique appelée macrocycle et un glucoside, une molécule dérivée du glucose. Ces deux pièces forment une sorte d’interrupteur (switch) qui permet à la molécule de s’ouvrir et se fermer en réponse au glucose. Ces deux éléments sont fixés à l’insuline de manière à garantir qu’à l’état fermé, l’insuline ait une bioactivité plus faible. Dans ce cas, il se produit en effet un changement de conformation qui entrave sa capacité à se lier au récepteur de l’insuline, présent à la surface des cellules sur lesquelles elle exerce son action. À l’inverse, dans sa conformation ouverte, active, l’insuline peut se fixer à son récepteur. Ce switch a donc pour conséquence de faire modifier, de manière réversible, cette insuline d’une conformation à l’autre, autrement dit de passer d’une forme active à moins active. Cette nouvelle insuline a été baptisée NNC2215*.
Une insuline dont la forme, ouverte ou fermée, dépend du taux ambiant de glucose
L’incorporation du macrocycle et du glucoside fait en sorte que l’interrupteur induit un état fermé, moins actif, de l’insuline en présence d’un faible taux de glucose et que celle-ci évolue vers un état ouvert, plus actif, en présence de concentrations de glucose plus élevées. Le tout a fonctionné dans une zone de concentrations de glucose correspondant à ce que l’on observe chez les personnes atteintes de diabète, à savoir pour une concentration en glucose comprise entre 3 et 20 millimoles (mmol), soit entre 0,36 à 3,6 g/L.
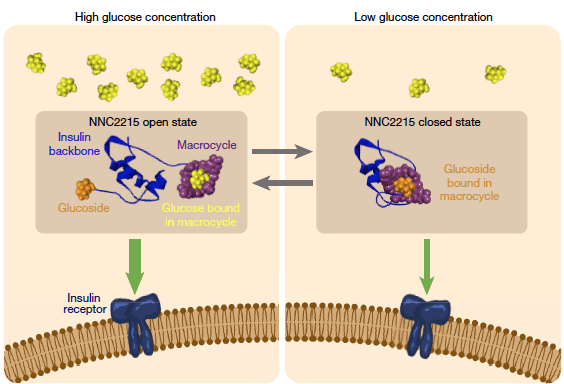
La liaison du glucose avec le macrocycle, lorsque le glucose est présent à des concentrations élevées, entrave la bioactivité de l’insuline. À l’inverse, à des concentrations ambiantes faibles en glucose, la liaison du glucoside avec le macrocycle induit l’état fermé de l’insuline NNC2015. Lors d’une augmentation de concentration de glucose, l’interrupteur fait passer la NCC2015 vers un état ouvert, actif.
Les chercheurs ont donc montré qu’il est possible de concevoir un interrupteur moléculaire pour contrôler automatiquement la bioactivité d’une molécule en réponse aux changements de concentrations d’une autre molécule.
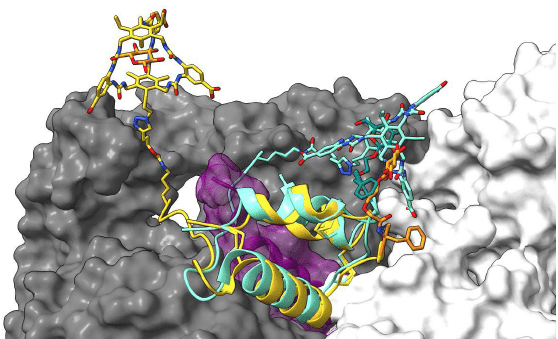
Dans un premier temps, les chercheurs ont étudié par spectrométrie de masse la liaison du glucose avec le macrocycle de l’insuline NNC2215. Les résultats ont montré que cette nouvelle molécule se comportait de la façon souhaitée lorsque la concentration ambiante de glucose était inférieure à 4 mmol/L (0,7 g/L, c’est-à-dire en condition d’hypoglycémie).
Les chercheurs ont ensuite construit des modèles 3D du complexe formé par la NNC2215 et le récepteur de l’insuline et évalué la capacité de liaison de la nouvelle insuline avec des récepteurs d’insuline purifiés. Ils ont montré que le modèle correspondant à l’état ouvert était compatible avec la forme active de cette insuline, celle capable de se lier à son récepteur.
Les données de pharmacocinétique/pharmacodynamique ont montré que l’affinité de cette insuline intelligente pour le récepteur de l’insuline a été multipliée par 3,2 lorsque la concentration de glucose est passée de 3 à 20 mmol (0,36 à 3,6 g/L), ce qui correspond aux niveaux de glycémie observés chez des patients diabétiques.
Expériences in vitro
Restait à tester cette insuline intelligente sur des cellules en culture. Les résultats des expériences in vitro indiquent que la liaison de NNC2215 avec le récepteur à l’insuline varie au fur et à mesure que la concentration ambiante de glucose augmente, alors que l’affinité de l’insuline dégludec (nouvelle spécialité d’insuline basale indiquée dans le traitement du diabète) reste, elle, constante. En revanche, l’affinité de l’insuline est 3,3 fois supérieure lorsque la concentration du glucose passe de 3 à 20 micromoles, une variation que l’on peut observer chez des patients diabétiques.
Il importait aussi de déterminer si cette nouvelle insuline est bien spécifique du récepteur à l’insuline et n’exerce pas également une action importante sur un récepteur de la même famille, à savoir le récepteur de l’IGF-1 (Insulin-like Growth Factor), une hormone apparentée à l’insuline. Il s’avère que, comparée à l’insuline humaine naturelle, l’insuline NNC2215 a une affinité bien plus forte vis-à-vis du récepteur à l’insuline que pour le récepteur de l’IGF-1, impliqué dans la survie et la croissance des cellules. Ce résultat est donc important concernant l’innocuité de cette nouvelle insuline.
Évaluation chez des rats et porcs diabétiques
Les chercheurs ont ensuite testé l’insuline NNC2215 dans deux modèles in vivo chez l’animal. Ils ont tout d’abord montré qu’elle pouvait protéger des porcs diabétiques d’une hypoglycémie lors d’expériences consistant en des perfusions de glucose en continu. En moyenne, la valeur la plus basse du taux sanguin du glucose chez les porcs qui avaient reçu l’insuline NNC2215 était de 4,5 mmol alors qu’elle était en-deçà de 3 mmol chez les rongeurs traités par l’insuline humaine naturelle. Cette différence a été observée quelle que soit la dose testée. Selon les chercheurs, une différence de cette ampleur « confère un avantage substantiel à des insulines comme le NNC2215 dans leur capacité à réduire le risque d’hypoglycémie inhérent au traitement insulinique chaque fois qu’il y a une inadéquation entre la dose d’insuline et le besoin réel ».
Les biologistes ont enfin déterminé, chez des rats rendus diabétiques, la capacité de ces rongeurs, traités par insuline NNC2215 ou insuline humaine, à réagir à une hyperglycémie provoquée. Lors de ces tests de tolérance au glucose (GTT, glucose tolerance test), l’insuline NNC2215 a été plus performante que l’insuline humaine. Dans le groupe des rats traités par NNC2215, l’augmentation du taux de glucose sanguin était environ 20 % inférieure à celle observée dans l’autre groupe qui avait reçu de l’insuline humaine. Par ailleurs, le taux maximal de glucose sanguin était significativement plus bas dans le groupe de rats ayant reçu l’insuline NNC2215, la différence atteignant environ 34 % entre les deux groupes de rongeurs. Les chercheurs estiment que l’insuline NNC2215 induite par le glucose durant ce test GTT correspond à un effet équivalent à 30 % d’insuline humaine supplémentaire.
Comme le souligne, dans un éditorial associé, David Sacks (Instituts nationaux de la santé, Bethesda), il reste notamment à montrer que l’insuline NNC2215 est efficace dans une zone de concentrations de glucose plus étroite que celle considérée dans les expériences des chercheurs danois (0-20 mmol), en l’occurrence à des concentrations en glucose comprises entre 4 et 14 mmol/L, fréquemment observées après les repas chez la plupart des patients diabétiques traités par insuline.
Une insuline plus efficace que l’insuline humaine pour réduire le taux du glucose quand il est élevé
Selon les chercheurs danois, l’effet observé dans ces modèles précliniques avec cette insuline sensible au glucose permet de penser que celle-ci pourrait réduire les « excursions » glycémiques observées après les repas chez les patients diabétiques, à savoir les sorties de la glycémie en dehors des limites d’une glycémie post-prandiale idéale. Il serait donc possible d’utiliser de moindres doses d’insuline après des repas plus copieux. « Des doses plus faibles d’insuline rapide au moment des repas en association à la NCC2215 pourraient potentiellement réduire le risque d’hypoglycémie induite par l’insuline à action rapide [qui commence à agir environ 15 minutes après l’injection], et pourraient de façon plus générale permettre un contrôle glycémique plus strict sans craindre une hypoglycémie », estiment les chercheurs.
Selon eux, « des insulines dotées des mêmes propriétés que NCC2215 sont prometteuses pour améliorer le traitement du diabète en réduisant potentiellement le risque d’hypoglycémie et en couvrant en partie le besoin d’insuline à action rapide au moment des repas ». Et d’ajouter que la combinaison de ces deux caractéristiques devrait permettre d’atteindre des taux de glucose normaux sans augmenter le risque d’hypoglycémie, « ce qui pourrait améliorer les risques et complications à court et à long terme associés au diabète ».
Si des essais cliniques devaient confirmer la sécurité d’emploi et l’efficacité de l’insuline NNC2215, l’avenir du traitement insulinique pourrait passer par la mise au point d’une gamme d’insulines intelligentes.
Marc Gozlan (Suivez-moi sur X, Facebook, LinkedIn, Mastodon, Bluesky)
* L’insuline NNC2215 est une insuline qui incorpore un macrocycle (en position B29Lys) et l’introduction d’un glucoside par l’intermédiaire d’un linker (molécule de liaison) en position B1Phe.