C’est l’histoire d’une quadragénaire qui vit avec un diabète de type 1 depuis vingt ans. Cette femme est également atteinte de polyarthrite rhumatoïde depuis une dizaine d’années et d’un vitiligo au niveau des bras, en particulier sur les mains. Cette affection est caractérisée par des taches cutanées dépigmentées. Cette patiente a également développé une thyroïdite d’Hashimoto, définie par une atteinte inflammatoire de la thyroïde. Toutes ces pathologies ont en commun d’être des maladies auto-immunes caractérisées par un dysfonctionnement du système immunitaire qui attaque les propres tissus de l’organisme.
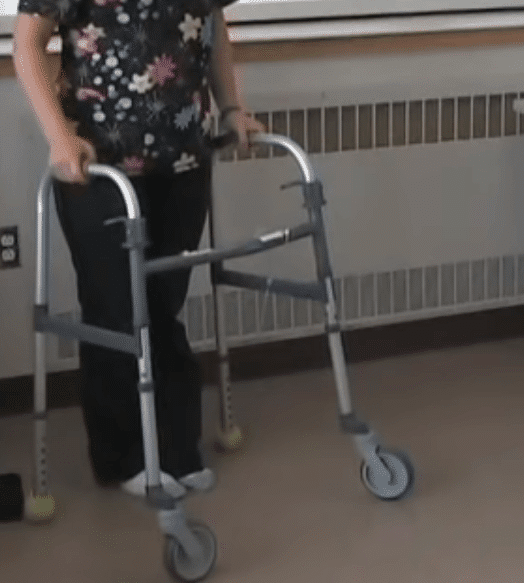
Cela fait huit mois que cette femme a une raideur de la cheville droite. Elle déclare présenter des spasmes musculaires du genou et de la cheville déclenchés par un bruit soudain ou un mouvement. Elle a fait des chutes à répétition, dont une sous la douche. Elle se déplace depuis avec un déambulateur. Elle ne peut plus conduire sa voiture du fait de la rigidité de sa jambe droite. Elle a la sensation que son pied est gonflé.
Tous ces symptômes l’incitent à consulter aux urgences. Elle est alors examinée par plusieurs spécialistes. Les médecins excluent le diagnostic de thrombose veineuse profonde, autrement dit la présence d’un caillot sanguin dans une grosse veine de la jambe.
La patiente se voit administrer des antibiotiques sur la base d’un diagnostic présomptif de cellulite, en d’autres termes d’une inflammation du tissu sous-cutané. Pour son pied gonflé, on lui conseille de porter des bas de contention et d’avoir des séances de kinésithérapie. L’augmentation du volume de son pied droit est mise sur le compte d’un lymphœdème (trouble du drainage lymphatique). Mais rien n’y fait.
La patiente passe plusieurs examens d’imagerie. L’IRM et les radiographies standard ne montrent aucune anomalie notable. La patiente est alors adressée à un neurologue qui réalise un électromyogramme, examen consistant à enregistrer l’activité électrique neuromusculaire, ainsi que des examens de mesure de la vitesse de conduction de l’influx nerveux. Ces examens, interprétés comme normaux, ne permettent pas de poser un diagnostic. C’est alors que la patiente est transférée au Mayo Clinic Hospital de Jacksonville (Floride). Son cas est rapporté dans un article paru le 7 février 2022 dans la revue en ligne BMJ Case Reports.
L’examen clinique confirme la raideur de la cheville droite avec une impossibilité totale d’effectuer passivement une flexion du pied vers le haut ou vers le bas. Le genou droit est également un peu raide. La patiente se montre incapable de marcher sur les orteils de son pied droit.
Les examens de laboratoire montrent des taux élevés d’anticorps anti-GAD25 (185 nmol/L, valeurs normales inférieures à 0,02 nmol/L). L’électromyogramme révèle cette fois, en particulier au niveau des muscles de l’extrémité inférieure de la jambe droite, une activité tonique continue qui empêche un relâchement musculaire.
Spasmes douloureux et rigidité musculaire
Cette fois, le diagnostic est établi : cette patiente est atteinte d’une pathologie neurologique rare appelée « syndrome de l’homme raide ». Sa prévalence est estimée à 1 à 2 cas par million d’individus.
Cette affection a été rebaptisée syndrome de la personne raide car les femmes sont plus fréquemment touchées que les hommes (entre deux à trois fois plus souvent), ce qui explique qu’en anglais la dénomination stiff-man syndrome a été remplacée par stiff-person syndrome. L’âge des patients est compris entre 20 et 50 ans au moment du diagnostic.
Un début typiquement insidieux
Dans sa forme typique, cette maladie débute insidieusement par une douleur et une raideur lombaire invalidante, parfois associées à des spasmes. La raideur s’aggrave avec les années et s’étend aux muscles axiaux (du tronc) et à ceux de la racine des membres. Les spasmes du tronc surviennent spontanément ou sont déclenchés par le bruit (inattendu ou intense, comme la sonnerie du téléphone), les émotions (en particulier, la peur) ou un stimulus tactile tel que l’eau sous la douche. Ces spasmes épisodiques, qui sont brefs, peuvent être douloureux. Quand ils concernent le tronc et les muscles extenseurs des membres inférieurs, ils peuvent être responsables de chutes violentes à l’origine de fractures.
Environ la moitié des patients (45 %) atteints du syndrome de la personne raide ont un diabète de type 1, associé à la production d’anticorps dirigés contre les îlots de Langerhans, ces amas de cellules pancréatiques qui sécrètent l’insuline. L’association à une thyroïdite d’Hashimoto (avec auto-anticorps dirigés contre la thyroïde) est fréquente. D’autres affections auto-immunes, tels qu’un vitiligo, un type particulier d’anémie auto-immune (anémie de Biermer, également appelée anémie pernicieuse), la maladie cœliaque (affection chronique intestinale liée à l’ingestion de gluten), peuvent également être associées au syndrome de la personne raide.
Le stiff-person syndrome peut également se présenter comme une forme asymétrique ou localisée (focale). Il n’affecte alors qu’un côté du corps, ou seulement les membres supérieurs ou inférieurs, ou encore uniquement la musculature axiale. On parle alors de stiff-limb syndrome (syndrome caractérisé par la raideur d’un membre) ou de stiff-trunk syndrome (syndrome du tronc raide). La rigidité peut entraîner des douleurs, des postures anormales, une scoliose ou toute autre déformation de la colonne vertébrale (hyperlordose). Au fil des années, la marche devient lente et laborieuse, la personne se déplaçant progressivement comme un homme de bois ou un chevalier en armure.
Chez cette patiente vivant avec un diabète de type 1 et plusieurs autres pathologies auto-immunes, la raideur de la cheville droite était donc imputable à une forme localisée (focale) du syndrome de la personne raide. Celui-ci ne touchait que la partie distale d’un membre inférieur et se manifestait par une rigidité musculaire et des spasmes du genou en extension et de la cheville en flexion.
L’électromyogramme occupe une place importante dans le diagnostic. Cet examen montre une activité musculaire continue* en dépit des efforts de relaxation.
Chez cette patiente, un taux significativement augmenté d’anticorps anti-GAD65 et les résultats de l’électromyogramme ont permis de poser le diagnostic du syndrome de la personne raide. Ces anticorps ont en effet une importante valeur diagnostique chez les patients atteints de syndrome de la personne raide, un taux élevé d’anticorps anti-GAD65 étant retrouvé chez plus de 85 % des patients atteints de cette pathologie. La forte prévalence de ces anticorps plaide en faveur de leur rôle prépondérant dans l’état d’hyperexcitabilité neurale. Chez les patients atteints de syndrome de la personne raide, des concentrations en anticorps anti-GAD65 sont généralement supérieures à 100 nmol/L.
GAD-65 désigne une protéine intracellulaire, présente dans le cytoplasme. Il s’agit d’une enzyme qui régule la synthèse de l’acide gamma-aminobutyrique (GABA) à partir de l’acide glutamique**. Le GABA est le principal neurotransmetteur inhibiteur. La dérégulation de l’activité du GABA sur les neurones moteurs provoquerait une contraction continue des muscles axiaux et des membres. Il est possible que l’activité musculaire tonique qui caractérise cette pathologie soit la conséquence directe des concentrations élevées en anticorps anti-GAD65. Ces auto-anticorps pourraient diminuer le taux du GABA.
Un retard diagnostique souvent lié à une méconnaissance du syndrome
Le syndrome de l’homme raide, plus connu aujourd’hui sous le nom de stiff-person syndrome, a été décrit pour la première fois à la Mayo Clinic en 1956 chez quatorze patients qui présentaient notamment des contractures musculaires de la racine des membres et spasmes douloureux occasionnant des chutes. C’est également à la Mayo Clinic que fut décrite, sept ans plus tard, l’utilisation du diazépam, médicament de la famille des benzodiazépines.
Le traitement repose sur un traitement symptomatique par diazépam***, parfois associé au baclofène. Sur la base que ce syndrome a une origine auto-immune, même si le mécanisme physiopathologique est incomplètement élucidé, des thérapies immunomodulatrices ont été introduites, reposant sur les immunoglobulines intraveineuses ou les échanges plasmatiques.
La patiente dont le cas est rapporté dans BMJ Case Reports a été traitée par diazépam et immunoglobulines intraveineuses. Après trois mois de suivi, la patiente avait reçu trois cycles d’immunoglobulines polyvalentes. Elle peut aujourd’hui conduire. Elle précise qu’elle prend son diazépam une heure avant de prendre sa voiture. Elle marche sans déambulateur. La fréquence des spasmes déclenchés par certains stimuli a nettement diminué. Tout en conservant une raideur significative de la cheville droite, la patiente peut néanmoins marcher en parvenant à reposer le talon sur le sol. Enfin, elle ne fait plus de chutes.
Le cas de cette femme, présentant entre autres pathologies auto-immunes un diabète de type 1, illustre que le syndrome de la personne raide est une maladie dont le diagnostic peut être difficile et souvent tardif. Or un long retard diagnostique peut entraîner de graves conséquences pour le ou la patiente. Il importe donc de savoir reconnaître précocement cette maladie rare devant un tableau, typique ou non, de raideur et de rigidité musculaire, non expliquées par d’autres affections.
En 2016, des médecins franciliens ont rapporté, dans la revue Pratique Neurologique – FMC, le cas d’une patiente de 49 ans présentant un diabète de type 1 connu depuis 1997 et souffrant de raideur généralisée depuis plusieurs années. Tout avait commencé en 2003 par des lombalgies et des douleurs avec raideur asymétrique des membres inférieurs. Cette femme avait par la suite été examinée dans plusieurs services de rhumatologie, de neurologie et de rééducation. Le diagnostic d’une forme typique de syndrome de la personne raide, à anticorps anti-GAD65, n’avait été porté qu’après une période d’errance diagnostique… de douze ans.
Marc GOZLAN (Suivez-moi sur Twitter, Facebook, LinkedIn)
* Activité continue des potentiels d’unités motrices.
** Dans certaines formes de syndrome de la personne raide, un autre auto-anticorps peut être mis en évidence : l’anti-amphiphysine, dirigé contre une protéine neuronale située dans les terminaisons synaptiques.
*** Le diazépam constitue le traitement de première ligne. Il agit comme agoniste des récepteurs GABA de type A. Le baclofène est le traitement de seconde intention, agissant comme agoniste des récepteurs GABA de type B.