Publiée en ligne en avril 2022 dans la revue Environmental Research, une étude américaine montre que des températures élevées en intérieur sont statistiquement associées à une augmentation des appels aux services d’urgence, le fameux 911. Réalisée durant la saison chaude en 2016 (entre le 3 mai et le 26 septembre) à Atlanta (Géorgie, États-Unis), cette étude cas-témoins montre que les personnes âgées vivant avec un diabète sont particulièrement à risque. L’âge et la maladie diminuent les réponses physiologiques au stress thermique.
Par rapport aux sujets témoins non diabétiques, la courbe des appels au 911 par des patients diabétiques décolle lorsque la température intérieure passe de 30°C à 31°C. Cette tendance est d’autant plus accentuée lorsque les personnes diabétiques présentent une ou plusieurs comorbidités.
Le pic des appels au 911 passés par les sujets témoins se situait entre 10h et 21h. En revanche, les appels provenant de personnes diabétiques étaient les plus nombreux entre 15h et 20h, période durant laquelle les appels pour hypoglycémie étaient largement majoritaires.
Cette étude montre également une surreprésentation des Afro-Américains parmi les personnes appelant le 911 (90 % des cas, alors qu’ils représentent 50 % de la population étudiée). Des précédentes études avaient montré l’effet de la chaleur sur les populations issues de milieux défavorisés. Ceci a été observé dans des foyers familiaux manquant de ressources financières pour installer une climatisation ou la faire réparer.
Cette étude épidémiologique ne montre cependant pas que l’exposition à la chaleur augmente le risque de complications directement liées au diabète.
Au-delà des résultats de cette enquête cas-témoins montrant une association statistique entre exposition à une température élevée en intérieur et la fréquence des appels aux services d’urgence, quel est l’impact du stress thermique chez les patients vivant avec une obésité ou un diabète ?
Pour mieux comprendre ce qu’il en est des conséquences de la chaleur dans ces deux maladies chroniques, il convient tout d’abord de décrire les mécanismes par lesquels l’âge influe sur les réponses physiologiques au stress thermique. En d’autres termes, il importe d’en savoir plus sur la dérégulation des systèmes de l’organisme impliqués dans le maintien de la température corporelle et la stabilité cardiovasculaire.
Une étude, publiée en 2008 dans Comptes Rendus Biologies, a montré que plus de 70 000 décès supplémentaires, imputables à la canicule, sont survenus dans 16 pays européens au cours de l’été 2003, dont 15 000 décès en France. Une surmortalité de 40 à 100 % a été observée chez les adultes de 65 ans et plus, de 20 à 30 % parmi les 35-64 ans. En Europe, la France a été le pays le plus touché par cette vague de chaleur.
Vulnérabilité du sujet âgé au stress thermique
Avec l’âge, on observe une réduction de la capacité à transpirer. Or on sait que la chaleur est dissipée par l’évaporation de la sueur sécrétée par les 2 à 3 millions de glandes sudoripares présentes sur l’ensemble de la surface cutanée. Les personnes âgées présentent également une moindre réponse vasculaire au stress thermique.
L’âge est également associé à une moindre capacité des cellules bordant l’intérieur des vaisseaux à réagir au stress thermique. Ce dysfonctionnement vasculaire endothélial diffus est principalement dû à une diminution de la biodisponibilité en oxyde nitrique (NO), ce qui a pour conséquence d’empêcher la vasodilatation des micro-vaisseaux cutanés.
De même, l’âge est associé à une moindre capacité du cœur à s’adapter à la chaleur. On observe chez les personnes âgées une moindre capacité à augmenter le débit cardiaque durant un stress thermique. De même, leur rythme cardiaque augmente moins que celui de personnes plus jeunes. Enfin, l’âge est associé à une moins bonne régulation de la pression artérielle par le système nerveux autonome, ce qui compromet la réponse cardiovasculaire et le maintien de la pression dans les artères durant le stress thermique.
Au fur et à mesure que la température extérieure augmente, une déshydratation peut se produire, due à une élévation soutenue de la transpiration qui peut atteindre 0,3 litre par heure au repos et jusqu’à plus de 2 litres par heure en cas d’activité physique dans un environnement chaud.
On sait que les personnes âgées présentent une diminution de la réponse à la soif en réponse à une déshydratation. Ceci pourrait être expliqué par le fait qu’elles sont moins sensibles à l’augmentation de l’osmolalité (mesure reflétant l’état d’hydratation) et au changement de pression sanguine (baroréflexe, réflexe cardiovasculaire modifiant la fréquence cardiaque).
La diminution de la sensation de soif des personnes âgées serait due à une moindre capacité des reins à conserver l’eau qu’ils filtrent, notamment du fait d’une sensibilité diminuée à la vasopressine, une hormone qui a un effet antidiurétique en activant la réabsorption de l’eau au niveau des reins. En résumé, cette altération de la régulation des fluides liée à l’âge rend les personnes âgées, même en bonne santé, plus à risque de développer une déshydratation.
On le voit, chez le sujet âgé, une multitude de fonctions physiologiques sont altérées, ce qui limite la capacité de l’organisme à réagir à la chaleur. A cela s’ajoute, chez certains, l’effet de comorbidités. C’est la résultante de ces dysfonctionnements, physiologiques et pathologiques, qui détermine le risque individuel lié à une exposition à une chaleur extrême.
L’exposition prolongée à la chaleur peut être la cause de la mort, principalement chez les sujets âgés. L’individu décède, étant incapable de préserver son homéothermie du fait de mécanismes de thermorégulation déficients et de réponses cardiovasculaires inadaptées. La personne est alors victime de ce que l’on appelle un coup de chaleur (hyperthermie majeure supérieure à 40 °C), lié à un syndrome de réponse inflammatoire systémique (SIRS, systemic inflammatory response syndrome).
On estime que plus de 90 % de la mortalité associée à une vague de chaleur est attribuable à des événements cardiovasculaires majeurs (infarctus du myocarde, accident vasculaire cérébral). Le risque de présenter un événement cardiovasculaire grave lors de températures ambiantes extrêmement élevées n’est pas seulement plus élevé chez les personnes souffrant déjà de maladies cardiovasculaires mais également chez celles ne présentant pas de maladie cardiovasculaire déclarée. On considère que l’augmentation de survenue d’un événement cardiovasculaire majeur chez les personnes âgées tient en général à une diminution de perfusion du muscle cardiaque et à une augmentation de la contrainte (strain, en anglais) imposée au cœur dans ces conditions. Il a été estimé qu’en cas de maladie cardiovasculaire préexistante, le risque de mortalité au cours d’une vague de chaleur peut être jusqu’à six fois plus élevé.
Fonction rénale du sujet âgé lors de vagues de chaleur
On sait que le sujet âgé présente un risque de trouble électrolytique durant les vagues de chaleur. Le stress thermique peut entraîner une hypernatrémie (élévation de la concentration plasmatique en sodium). Dans ce cas, la personne qui transpire perd plus d’eau que de sodium (qui est réabsorbé), en même temps que l’apport en eau ne compense qu’incomplètement les pertes hydriques.
À l’inverse, on peut observer une hyponatrémie (réduction de la concentration en sodium dans le sang), notamment chez le patient diabétique de type 2, l’insuffisant cardiaque ou rénal, mais également chez les patients prenant des médicaments qui affectent la balance hydrique, comme certains diurétiques.
En résumé, le stress thermique et la déshydratation, conjugués aux altérations de la fonction rénale liées à l’âge, peuvent expliquer l’augmentation de l’incidence de l’insuffisance rénale aiguë chez les sujets âgés lors des vagues de chaleur. À cela s’ajoute le fait que le stress thermique entraîne un défaut de vascularisation des reins (hypoperfusion rénale) et que celui-ci est susceptible d’entraîner des dommages du fait d’une mauvaise oxygénation et/ou de la libération de composés inflammatoires. Il existe donc, chez les sujets âgés sains, plusieurs facteurs pouvant expliquer un risque accru de survenue d’insuffisance rénale aiguë.
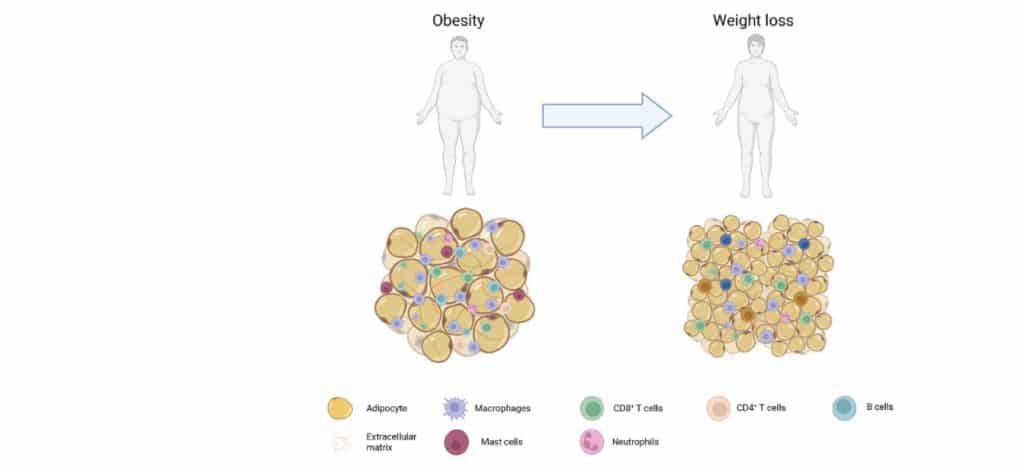
Obésité et fortes chaleurs
Qu’en est-il chez les personnes souffrant d’obésité ? Les personnes obèses courent un risque en cas de fortes chaleurs. De fait, durant la canicule de l’été 2003, le risque de mortalité était deux fois plus élevé chez les personnes âgées souffrant d’obésité que chez les autres.
L’augmentation du risque associé à la chaleur chez les personnes obèses tient, au moins en partie, aux altérations morphologiques et fonctionnelles affectant les mécanismes que l’organisme utilise pour dissiper la chaleur. Les personnes obèses ont certes une plus grande capacité de stockage de la chaleur du fait de leur masse corporelle, mais elles présentent également une moindre surface cutanée par unité de masse corporelle pour évacuer la chaleur par rapport aux individus non obèses. En outre, le tissu graisseux sous-cutané a une faible conductivité thermique, ce qui entrave le transfert de la chaleur vers la surface cutanée.
Tout ceci explique que l’obésité est associée à une configuration morphologique désavantageuse en matière de régulation de la température corporelle en cas d’exposition à la chaleur. Enfin, les individus obèses présenteraient un risque plus élevé d’événements cardiovasculaires durant des vagues de chaleur du fait qu’ils sont porteurs d’altérations cardiovasculaires de nature structurelle et fonctionnelle et du fait qu’ils y sont prédisposés. De même, il semble que les personnes obèses sont sensibles à la déshydratation et à un dysfonctionnement rénal, ce qui pourrait augmenter le risque de déséquilibre électrolytique et de troubles rénaux. À ce jour, malgré ces risques théoriques, on ne dispose que de peu de données sur l’impact de l’obésité sur la température corporelle et la régulation du système vasculaire chez des personnes âgées exposées à de fortes chaleurs.
Quid de l’impact en cas de diabète de type 2 ?
Il apparaît que la chaleur ne semble pas modifier le risque lié au diabète. Des études n’ont pas rapporté d’augmentation des hospitalisations pour des motifs en relation avec le diabète (hypo ou hyperglycémie). D’autres, plus récentes, ont fait état d’une légère augmentation, de l’ordre de 5 % des hospitalisations, lors des températures ambiantes élevées dans certaines régions des États-Unis, donc pas dans toutes.
Cela dit, des études ont montré que des individus vivant avec un diabète présentent un risque plus élevé de mourir ou d’être hospitalisés durant une exposition à des températures extrêmes. Ceci pourrait être expliqué, dans cette pathologie, par les altérations des fonctions thermorégulatrice et cardiovasculaire. Celles-ci auraient pour effet de majorer les troubles induits par la chaleur intrinsèquement liés à l’âge.
Les personnes atteintes d’un diabète de type 2 présentent une altération de la vasodilatation cutanée. Les vaisseaux de la peau, du fait d’un dysfonctionnement des cellules tapissant leur intérieur, se dilatent peu, ce qui ne permet pas d’évacuer la chaleur emmagasinée. La capacité de sudation est également altérée dans le diabète, ce qui se manifeste à un stade précoce de la maladie par une impossibilité de transpirer normalement (anhidrose) dans les régions inférieures du corps, compensée par une transpiration excessive (hyperhidrose) dans les régions supérieures. Cette altération des capacités de sudation concerne à la longue l’ensemble du corps.
Des études ont montré que cette diminution de la capacité à dissiper la chaleur et à réguler la température corporelle durant un stress thermique s’observe même chez les personnes ayant un diabète de type 2 bien contrôlé.
Le diabète s’accompagne également d’un trouble de la conservation de l’eau présente dans l’organisme, avec un risque accru de présenter un trouble électrolytique. Les électrolytes (dont le sodium et le potassium) transportent une charge électrique lorsqu’ils sont dissous dans le sang. Par ailleurs, le diabète peut entraîner une altération de la fonction rénale, jusqu’à entraîner une insuffisance rénale chronique. Ces altérations peuvent majorer le risque de déshydratation.
Importance de la recherche
Au total, qu’il s’agisse du sujet âgé, diabétique ou non, force est de constater que « les connaissances sur les mécanismes intimes reliant stress thermique et santé sont encore insuffisantes dans de nombreux domaines », estime l’équipe de Glen Kenny (université d’Ottawa, Ontario, Canada) dans une revue de la littérature très complète, publiée en novembre 2020 dans Environment International et consacrée aux facteurs physiologiques impliqués dans la vulnérabilité aux fortes chaleurs. Selon Robert Meade et ses collègues, « l’élucidation des liens entre exposition à la chaleur et santé nécessite une approche intégrée, combinant techniques et expertises dans plusieurs disciplines incluant notamment la recherche en santé publique, médecine et physiologie ».
Dans la mesure où les épisodes caniculaires, liés sans équivoque au réchauffement climatique selon les météorologues et climatologues, risquent de se multiplier dans les années à venir, il importe donc que la recherche soit intensifiée pour mieux comprendre les effets délétères sur l’organisme humain des vagues de chaleur, tant chez les sujets sains que chez les personnes vulnérables.