Dans ce billet de blog, le premier sur Le diabète dans tous ses états, je vous raconte la grande et la petite histoire des premiers patients qui ont été traités, il y a 100 ans, par l’insuline. Ces patients sont canadiens et américains. Ils sont au nombre de treize. Leurs noms sont à tout jamais inscrits dans l’histoire de la médecine.Si certains d’entre vous ont probablement entendu parler de Leonard Thompson ou d’Elizabeth Hugues, voire de Joseph Gilchrist ou de Teddy Ryder, vous ne connaissez sans doute pas James D. Havens, Charles E. Cowan, Ruth Whitehill, Myra Blaustein, Charlotte Clarke, Janet Turnbull, Randall G. Sprague, Elsie Needham. Je n’ai pas résisté au plaisir de vous raconter le parcours de vie de ces patients, avant et après avoir été traités par insuline. Cette histoire ne pouvait s’écrire qu’en puisant à de multiples sources, issues de la littérature médicale et d’ouvrages d’historiens.
Vous comprendrez le calvaire qu’ont éprouvé ces patients avant de bénéficier d’un traitement qui leur a permis de revenir à la vie et de mener une vie riche et entière.
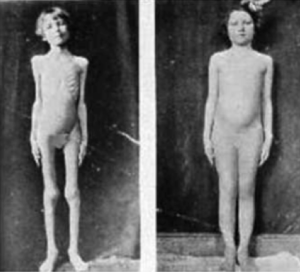
L’insuline va ainsi sauver la vie d’enfants cachectiques, moribonds, décharnés, qui étaient condamnés. En effet, à cette époque, être diagnostiqué diabétique équivalait, à plus ou moins brève échéance, à une sentence de mort.
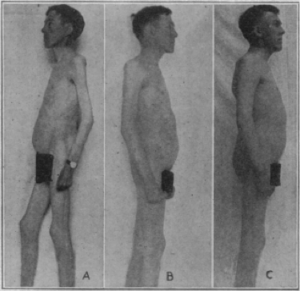
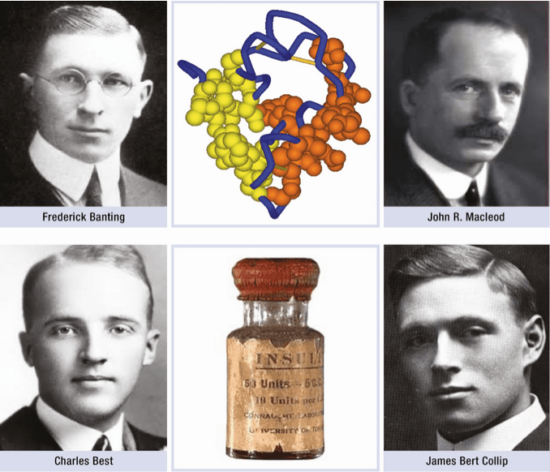
Tout commence, à Toronto (Canada), lorsque Frederick Grant Banting (1891-1941), jeune chirurgien, réussit à convaincre John James Rickart Macleod (1876-1935), professeur de physiologie, de le laisser tester dans son laboratoire une idée qui, selon lui, peut conduire à obtenir un extrait pancréatique actif sur le diabète sucré. John Macleod lui adjoint alors un étudiant, Charles Herbert Best (1899-1978). En janvier 1922, James Bertram Collip (1892-1965), biochimiste chevronné, rejoint l’équipe.
La découverte de l’insuline marque assurément un tournant majeur dans l’histoire de la médecine. Les chercheurs, qui ont ouvert la voie à une nouvelle voie thérapeutique, étaient tous membres de l’université de Toronto. Le parcours de leurs malades diabétiques, devenus des pionniers, mérite d’être raconté en détail. Voici leurs histoires.
Leonard Thompson
Ce petit garçon souffre du diabète depuis l’âge de 11 ans. Il vient d’avoir 13 ans et est en train de mourir d’un coma diabétique. Il a été admis le 2 décembre 1921 à la clinique pour diabétiques du Dr Walter Campbell au Toronto General Hospital. Il ne pèse plus que 28,5 kg. Son apport calorique quotidien n’est que de 450 calories.
Devant l’issue fatale qui l’attend, ce petit malade n’a plus qu’un seul espoir : recevoir un extrait de pancréas qui s’est montré capable d’abaisser la glycémie chez un chien rendu diabétique après ablation du pancréas. Cette préparation a été mise au point par Frederick G. Banting et Charles H. Best au cours de l’été et l’automne 1921.
En l’absence de Macleod et sans que Collip en soit informé, Best obtient le consentement du père de Leonard et réussit à convaincre les médecins du garçon de lui injecter son extrait de pancréas de bœuf.
Dans l’après-midi du 11 janvier 1922, le Dr Ed Jeffrey, interne en charge de la salle, injecte, dans chaque fesse, 7,5 mL d’un extrait pancréatique de bœuf, alors nommé « sérum de Macleod ».
L’injection a lieu dans le service de diabétologie du Dr Walter R. Campbell, coordinateur de la clinique diabétologique de l’hôpital général de Toronto (TGH), sous la supervision du professeur Duncan Archibald Graham, directeur du département de médecine du TGH. Ce dernier, tout d’abord réticent à l’idée d’administrer l’extrait pancréatique de Banting et Best, s’est finalement laissé convaincre grâce à la médiation du Pr John Macleod.
La glycémie (taux de glucose dans le sang) de Leonard baisse légèrement de 4,4 g/L à 3,2 g/L (de 24,5 à 17,8 mmol/L). On rappelle que la valeur normale de la glycémie oscille entre 0,70 g/L et 1,10 g/L (soit, environ, entre 3,5 mmol/L et 7,8 mmol/L). Le taux de glucose dans les urines (glycosurie) du petit malade est très élevé (230 g/24h).
Aucune amélioration clinique n’est cependant observée. Un abcès froid (aseptique) apparaît même au site d’une des injections, conséquence de la présence d’impuretés dans les extraits.
Macleod demande alors à Collip d’apporter des améliorations aux extraits pancréatiques. Collip parvient à obtenir un extrait plus pur. Après avoir testé sa préparation sur des lapins et observé qu’elle ne provoque pas de réaction inflammatoire, Leonard Thompson reçoit cinq millilitres par jour de cette nouvelle préparation, du 23 janvier au 4 février 1922 (à l’exception des 25 et 26 janvier).
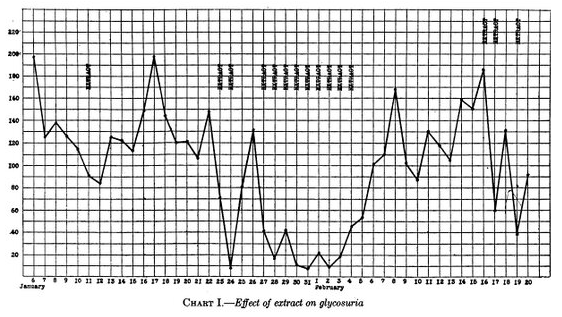
« L’extrait de Collip » se montre efficace et bien toléré. La glycémie passe de 28,9 à 6,7 mmol/L. La glycosurie chute à zéro.

L’amélioration clinique est immédiate. Le petit Leonard est sauvé. Il ressuscite. La presse canadienne, dont le Toronto Star Weekly et Toronto Daily Star, rapporte la nouvelle qui, considérée comme un véritable miracle, fait le tour du monde.

Le diabète de Leonard Thompson n’a cependant jamais été bien équilibré malgré l’administration de 85 unités d’insuline quotidiennes. En octobre 1922, il est réhospitalisé dans un état critique au Toronto General Hospital pour un coma diabétique et une bronchopneumonie. Heureusement, à ce moment-là, l’insuline, qu’il était très difficile d’obtenir en quantité suffisante au tout début des premiers traitements, est à nouveau disponible grâce à un partenariat entre l’université de Toronto et la firme pharmaceutique Eli Lilly basée à Indianapolis (Indiana).
Sauvé, Leonard Thompson a poursuivi des études de chimie et a travaillé comme assistant dans une usine de produits chimiques. Il meurt le 20 avril 1935, à l’âge de 26 ans, à la suite d’une pneumopathie aiguë compliquée d’acidocétose. Une hémoculture réalisée post-mortem trouve la présence d’un staphylocoque doré.
L’autopsie montre une athérosclérose généralisée ainsi qu’une augmentation de volume de son foie (hépatomégalie). Le pancréas, atrophié, ne pèse que 40 grammes. On observe une légère fibrose et une quasi-disparition des cellules endocrines. L’organe est conservé au musée anatomique de l’Institut Banting de Toronto.
Joseph (« Joe ») Gilchrist

Condisciple de Frederick Banting à la faculté de médecine et originaire comme lui d’Alliston (village situé à 90 km au nord-ouest de Toronto), Joseph Applebe Gilchrist sera diagnostiqué diabétique en 1917 à l’âge de 24 ans, juste après être diplômé de l’université de Toronto. Il suit alors un entraînement dans le Corps de santé royal canadien. La survenue de son diabète empêche son incorporation dans le Canadian Army Medical Corps, corps médical destiné à soigner les blessés au combat durant la première guerre mondiale.
Son état de santé se détériore malgré le régime alimentaire très strict, la « diète absolue » mise au point par le Dr Frederick Allen, diabétologue qui fait autorité à cette époque. Ce régime de famine (starvation diet) empêche les malades de mourir rapidement d’acidocétose diabétique, c’est-à-dire d’une diminution du pH sanguin suite à la présence dans le sang de corps cétoniques. La carence en insuline empêche en effet la pénétration de glucose dans les cellules, qui utilisent alors les triglycérides comme source énergétique. Cette utilisation génère des composés cétoniques qui finissent par s’accumuler dans le sang, l’acidifient, provoquant ainsi des troubles sévères.
Cette « diète absolue » est donc basée sur le principe selon lequel les patients ne devaient ingérer que la quantité de nourriture qu’ils peuvent efficacement métaboliser. Qu’importe si celle-ci est extrêmement faible et entraîne une cachexie. De nombreux patients en sont morts mais le Dr Allen estimait que ce régime, particulièrement éprouvant, était le seul qui permettait aux malades diabétiques de prolonger leur vie de quelques mois à quelques années et d’avoir le sentiment qu’ils pouvaient, dans un certain sens, contrôler leur funeste destin.
Ayant eu vent des travaux de son ami Banting, Joseph Gilchrist implore ce dernier de lui administrer sa préparation obtenue à partir de pancréas d’animaux.
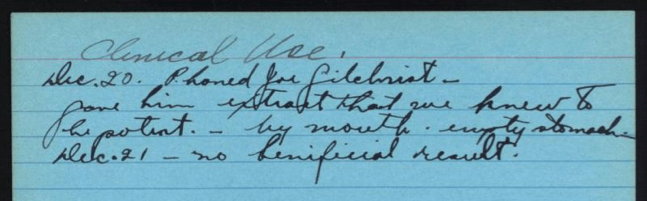
Le 20 décembre 1921, il reçoit un extrait pancréatique via un tube introduit dans son estomac, sans aucun effet bénéfique sur la glycémie. Joseph Gilchrist est donc la première personne à avoir reçu un traitement expérimental à base d’insuline, avant Leonard Thompson. Il devra cependant patienter jusqu’en février 1922 avant de recevoir sa première injection d’insuline, cette fois par voie intramusculaire.

Après le 15 mai, lorsque le laboratoire Connaught parvient à nouveau à fournir des quantités suffisantes d’insuline, le Dr Joseph A. Gilchrist participe en tant que volontaire aux essais cliniques, puis comme expert clinicien au Christie Street Military Hospital de Toronto. Avec Banting et Best, il participe à la standardisation des lots d’insuline en « unités lapins ». Une unité d’insuline représente un tiers de la quantité de principe actif antidiabétique nécessaire pour réduire la glycémie d’un lapin d’un kilo, qui a été affamé pendant vingt-quatre heures. Cela vaut à Gilchrist le surnom de « human rabbit ». De fait, ce diabétologue diabétique teste sur lui-même chaque lot d’insuline prêt à être utilisé chez l’homme, devenant un véritable expert de la cinétique d’action de l’insuline.
Il exerce ensuite comme diabétologue libéral à Toronto (Canada) et s’adonne au golf et au canoë.
Après avoir été tour à tour patient, sujet d’expérience et médecin clinicien, Joseph A. Gilchrist meurt en septembre 1951 à l’âge de 58 ans.
James (« Jim ») Dexter Havens
L’histoire de James (« Jim ») Dexter Havens commence de l’autre côté du lac Ontario, à environ 145 km de Toronto, à Rochester dans l’État de New York. Diagnostiqué diabétique en 1915 à l’âge de 15 ans, Jim est traité par le docteur Frederick Allen à l’Institut Rockefeller de New York avec un régime hypocalorique particulièrement restrictif, dépourvu de glucose.
En 1920, le diabète du petit Jim s’aggrave considérablement. Un maximum de 800 calories lui est alors autorisé, sa glycémie restant constamment au-dessus des 2 g/L. Au printemps 1922, son état de santé continue de se détériorer, son organisme ne tolérant alors presque plus aucune nourriture.

Le père de Jim, James S. Havens, cadre dirigeant chez Eastman Kodak, est extrêmement inquiet pour son fils qui, depuis trois semaines, suit un régime de 200 calories par jour, qui consiste « en 50 grammes de protéines par jour, ce qui est extrêmement proche de la famine » (…) Il n’est qu’une ombre, pesant nu 38,6 kg, alors qu’il a ma taille (1,73 m) », écrit-il à un ami.
James S. Havens demande alors à George Snowball, gérant d’un magasin Kodak à Toronto (Ontario) s’il a entendu parler d’un traitement expérimental contre le diabète développé au Canada. George Snowball évoque le sujet avec son partenaire de golf qui n’est autre que John Macleod qui lui confie qu’il travaille actuellement sur le problème mais qu’il est trop tôt pour parler de succès.
George Snowball s’entête et finit par rencontrer Banting qui lui confie que le traitement expérimental a effectivement été administré à quelques patients et a donné des résultats encourageants. Snowball en informe aussitôt James S. Havens qui demande alors au docteur Williams, le médecin traitant de son fils, de se rendre du 9 au 11 avril à Toronto afin d’obtenir la préparation.
Au cours du mois qui suit, l’état de santé de Jim ne cesse de se détériorer. Il souffre d’une neuropathie sévère et est au bord du coma. Après l’annonce, le 3 mai, de la réussite du traitement à base d’insuline de Leonard Thompson à l’occasion d’une réunion de l’Association américaine de physiologie à Washington, le père de Jim s’arrange pour recevoir à Rochester de l’insuline en provenance de Toronto.
Le 22 mai 1920, Jim Havens, alors âgé de 22 ans, devient le premier patient diabétique à être traité aux États-Unis par de l’insuline. Malheureusement, malgré le traitement, la glycémie demeure à un taux élevé (22,2 mmol/L, soit 4 g/L).
Le père de Jim et son médecin, le Dr Williams, finissent par convaincre Banting de se rendre à Rochester afin qu’il administre lui-même l’insuline. Jim reçoit cette fois 2 mL d’insuline, une dose qui réussit à faire diminuer le taux de glucose dans le sang et dans les urines. Jim reçoit une nouvelle injection de 4 mL qui parvient à abaisser la glycémie à 11,1 mmol/L (2 g/L) et à faire disparaître la glycosurie.
Banting déclare que le traitement est un succès et qu’il avait simplement besoin d’administrer une plus grande quantité d’insuline. Il prend des notes sur le cas de Jim et écrit : « Il est maintenant capable de se déplacer dans la maison et de faire un trajet quotidien en voiture. La douleur aux jambes a disparu. L’état mental a changé, passant du désespoir à l’espoir et à la tranquillité ».
Dans le même temps, on s’organise pour faire parvenir aux États-Unis le précieux traitement en provenance du Canada : un bus quitte chaque jour Toronto à 17h et arrive le lendemain à 11h à Rochester. Plus tard, à la mi-juillet, l’insuline n’est plus acheminée quotidiennement par la route mais à un rythme hebdomadaire en train et en bus sous la forme d’un lot de 14 flacons.
Le traitement par l’insuline est responsable d’un effet secondaire : Jim ressent une intense douleur lors des injections, le plus souvent accompagnée d’une éruption cutanée transitoire. Les injections sont parfois interrompues pendant quelques jours, le temps pour Jim de récupérer. Le 11 juillet 1922, une injection a bien failli le tuer.
Il s’avère alors que l’insuline de bœuf des laboratoires Connaught n’est pas assez pure, raison pour laquelle Jim Havens reçoit par la suite de l’insuline de porc. Mais le patient est allergique à l’insuline porcine. En septembre 1922, Jim présente une sévère crise d’anaphylaxie. Il reçoit alors pendant un certain temps une autre insuline d’origine bovine, provenant de la firme Lilly.
Fin 1922, Jim a repris 4,5 kg. Le Dr Williams, son médecin, résume à Banting son expérience personnelle du traitement par l’insuline : « Vous serez très content d’avoir des nouvelles de Jim Havens. Quand vous l’avez vu, il pesait 74 livres [34 kg]. Il pèse maintenant 50 kg et il est l’image même de la santé. On ne soupçonnerait jamais qu’il est malade. Il y a eu cependant un résultat très malheureux de l’utilisation de l’extrait dans son cas. Il a apparemment un désir intense de se marier. Je me demande si vous avez observé ce phénomène dans l’un de vos cas… ». Le Dr Williams ne manquait pas d’humour.

Jim Havens poursuit ses études au Mechanics Institute de Rochester, s’est effectivement marié et a eu deux enfants. Il devient artiste en sculpture sur bois. Ses œuvres ont notamment été exposées au Metropolitan Museum of Art, à la bibliothèque du Congrès, à la New York Public Library, au Brooklyn Museum de New York et dans bien d’autres institutions. Il reçoit en 1955 le prix de l’American Artistes Group et est devenu membre de l’American Academy of Arts.
On lui diagnostique un cancer du côlon à l’âge de 60 ans. Il meurt de complications le 30 novembre 1960. Grâce à l’insuline, Jim Havens aura vécu 39 années de plus.
Charles E. Cowan
Charles E. Cowan, originaire d’Anaheim (Californie), a développé en 1918 un diabète après une grippe sévère. Il a 51 ans quand il est admis pour une grave acidocétose diabétique à la Potter Metabolic Clinic de Santa Barbara (Californie). Il pèse alors 50 kg pour 1,72 m. Son médecin est le docteur William D. Sansum (1880–1948).
En avril 1922, ce médecin et son chef chimiste, Norman R. Blatherwick, réussissent à produire une petite quantité d’insuline et décident en mai de traiter neuf patients. Charles E. Cowan est le premier d’entre eux à bénéficier de ce nouveau traitement. Il reçoit sa première injection d’insuline le 31 mai 1922. Il est le second patient à avoir été traité par l’insuline aux États-Unis, le premier ayant été Jim Havens le 22 mai 1922. Trois jours après la première dose, la glycosurie disparaît.
Le patient ne pèse plus que 43 kg et suit un régime alimentaire draconien consistant en l’ingestion de seulement 884 calories, composées de 24 g d’hydrates de carbone, 34 g de protéines et 68 g de lipides.
En juillet 1923, Charles E. Cowan pèse 55 kg alors que son régime alimentaire passe à 2 993 calories (91 g d’hydrates de carbone, 79 g de protéines et 257 g de lipides). Le 16 avril 1924, près de deux ans après le début du traitement par l’insuline, son poids atteint 69 kg, son alimentation quotidienne comprenant alors 2417 calories.
Charles E. Cowan, qui a été traité durant 39 ans par l’insuline, est décédé à l’âge de 90 ans à Anaheim le 10 février 1958. Il ne souffrait pas de rétinopathie diabétique, ni d’insuffisance rénale, de neuropathie, d’hypertension ou de pied diabétique.
Ruth Whitehill
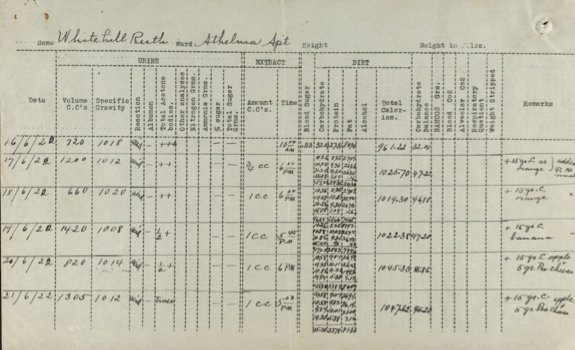
Cette petite fille de 8 ans est l’une des premières patientes « privées » de Bantig, adressée par le Dr Louis F. Hamburger de l’hôpital Johns Hopkins de Baltimore.
Le diabète de la petite patiente est diagnostiqué en février 1921. Elle ne pèse alors que 21 kg. Son traitement consiste en un régime alimentaire de privation (« régime de famine », encore appelé « diète absolue »), suivi par une alimentation graduelle comprenant 80 g de protéines, 100 g de lipides et 60 g d’hydrates de carbone.
Le Dr Hamburger est si impressionné par l’annonce faite par Macleod de la découverte de l’insuline lors de la réunion de l’Association des médecins américains (Association of American Physicians) à Washington au printemps 1922, qu’il discute avec les parents de la petite Ruth et leur conseille de prendre contact avec le Dr Banting au Canada. Le père de la jeune patiente appelle alors Banting qui accepte de prendre en charge la fillette.
Ruth Whitehill reçoit sa première injection d’insuline le 17 juin 1922. En novembre, elle peut s’alimenter à hauteur de 1 400 calories, soit quasiment le double de ce qu’elle consommait avant le traitement par insuline. Dans le même intervalle de temps, son poids passe de 19 à 23,5 kg.
De juin à septembre, Ruth est prise en charge par Banting à Toronto. Son état clinique continue de s’améliorer. Elle retourne à Baltimore fin septembre. Banting demande alors au laboratoire Lilly d’approvisionner le Dr Hamburger en insuline (sous le nom d’Iletin) pour que la petite fille poursuive son traitement.
Ruth Whitehill épousera John J. Leidy de Baltimore, cofondateur et président de la Leidy Chemical Corporation. Elle décédera à l’âge de 42 ans.
Myra Blaustein
Autre patiente du Dr Louis F. Hamburger, Myra Blaustein a été diagnostiquée diabétique trois ans plus tôt, à l’âge de 8 ans. Elle fait partie des premiers enfants traités avec de l’insuline par Frederick Banting en juillet 1922. Elle ne pèse que 18 kg au début du traitement, son régime alimentaire quotidien ne comprenant alors que 600 calories.
À l’automne 1922, « au lieu d’être une enfant pâle, terne et discrète, ses couleurs reviennent, elle est alerte et souriante, et chante comme aux jours d’avant sa maladie », racontera plus tard Banting dans une lettre conservée à l’Insulin Collection de l’université de Toronto.
Myra Blaustein a vécu suffisamment longtemps (jusqu’à l’âge de 42 ans) pour donner naissance à un enfant, Arnold, qui développera plus tard un diabète de type 1 (insulino-dépendant) et de multiples complications (cécité, pied diabétique). Myra est décédée peu de temps après la naissance de son fils. Celui-ci deviendra le père d’une éminente diabétologue spécialiste du diabète gestationnel, Lois Jovanovič (1947–2018), elle-même diabétique.

Tout comme d’autres enfants diabétiques, Myra Blaustein entretiendra une correspondance avec Banting. En décembre 1922, elle lui écrivit une lettre de remerciements dans laquelle elle se disait fière de s’injecter elle-même l’insuline et qu’elle « n’avait plus eu de sucre dans les urines au cours des cinq derniers jours » et qu’elle prenait « environ 1 900 calories consistant en 60 g de protéines, 163 g de lipides et 44 grammes d’hydrates de carbone ».
Devenue adulte, Myra Blaustein s’engage dans une œuvre de charité et coordonne les activités bénévoles du seul hôpital du Maryland réservé aux personnes de couleur souffrant de problèmes de santé mentale.
Myra Blaustein est donc la grand-mère du Dr. Lois Jovanović qui a perdu son père quand elle avait 14 ans. Née en 1947 dans une famille juive originaire d’Europe de l’Est ayant émigré à Winnipeg aux débuts des années 1900, Lois Jovanović est internationalement réputée pour ses contributions dans la recherche sur le diabète, la pratique clinique, l’éducation aux patients et la santé publique. Cette célèbre diabétologue a également contribué à changer la vie de milliers de femmes enceintes atteintes de diabète ainsi que de leurs bébés.
Charlotte Clarke

Cette femme diabétique de 57 ans est admise à l’hôpital général de Toronto le 9 juillet 1922. Elle souffre d’une grave infection de la jambe droite avec un début de gangrène du pied et de la cheville.
Le Dr L.C. Palmer s’entretient avec Frederick Banting qui conseille l’amputation et un traitement par l’insuline. Palmer, qui était médecin militaire, a servi durant la Première Guerre mondiale. Il y a connu le capitaine Banting quand celui-ci, engagé dans l’armée canadienne, était sur le front en France. Banting a été blessé par un éclat d’obus au bras droit lors de la bataille de Cambrai le 26 septembre 1918. Sa blessure s’était infectée et avait mis du temps à cicatriser.
En raison de ses liens avec l’ancien capitaine Palmer qui datent de la veille de la bataille de Cambrai où celui-ci l’avait emmené en reconnaissance, Banting ne peut refuser de voir la patiente.
Charlotte Clarke est immédiatement admise à l’hôpital général de Toronto, mais il n’y a pas d’insuline pour elle. Banting décide alors d’interrompre temporairement le traitement par insuline administré à cinq patients de l’hôpital afin de réserver ces doses pour Charlotte Clarke, qui reçoit sa première injection le 10 juillet 1922.
À cette époque, personne n’a jamais opéré un malade diabétique, et encore moins, comme c’est le cas pour Charlotte Clarke, une patiente qui est au seuil du coma.
Le lendemain, une fois l’état de la patiente stabilisé (elle ne produit plus de corps cétoniques), le Dr Palmer procède à l’amputation, au-dessus du genou, de la jambe droite de sa patiente. Les jours passent, la cicatrisation se déroule normalement, les points de suture sont retirés.
Un mois plus tard, Charlotte Clarke commence à marcher avec une prothèse de jambe et quitte l’hôpital le 2 septembre 1922. Elle est la première patiente atteinte d’un diabète sévère à avoir subi une intervention chirurgicale majeure.
Theodore (« Teddy ») Ryder
Ce petit garçon est le plus jeune des premiers patients à recevoir de l’insuline. Il a été diagnostiqué diabétique à l’âge de 4 ans.
Teddy Ryder est le patient du docteur Frederik Allen à Morristown (New Jersey) qui lui impose de suivre un régime hypocalorique extrêmement sévère (224 calories par jour). Il ne pèse que 12 kg à l’âge de 5 ans. Son état de santé est tel que son oncle médecin, le Dr Morton Ryder, contacte Banting.
En juillet 1922, Mildred Ryder amène son fils Teddy, qui ne pèse alors que 10 kg, à la clinique du docteur Banting. L’enfant reçoit de l’insuline à raison de trois ou quatre injections par jour. Lorsque Teddy retourne dans le New Jersey en octobre 1922, il est en meilleure santé et plus heureux.
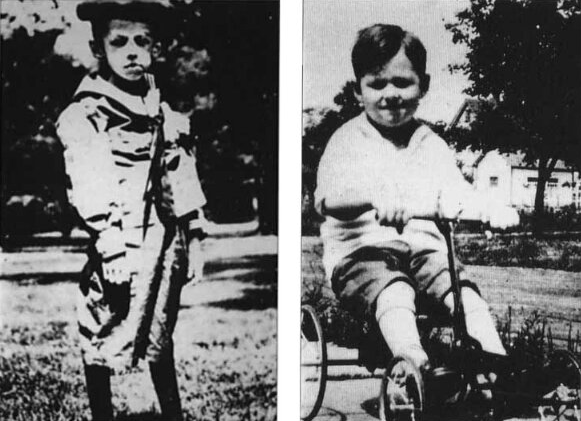

Lettre manuscrite, au crayon, signée par Teddy Ryder et adressée au Dr Banting. Teddy écrit qu’il est un gros garçon maintenant ©University of Toronto Library
Le petit garçon revient à la vie et reprend des forces. Il devient un garçon vigoureux au visage rond et aux cheveux bruns. Il écrit à Banting : « J’aimerais tant que vous puissiez venir me voir. Je suis un gros garçon maintenant et je me sens très bien. Je peux grimper aux arbres ».
Teddy Ryder sera par la suite diplômé de l’université Cornell. Il occupera différents emplois, dont celui de bibliothécaire à Hartford dans le Connecticut, jusqu’à sa retraite.

Il meurt en 1993 à l’âge de 76 ans, soixante-deux ans après avoir commencé à recevoir de l’insuline à Toronto.
Elizabeth Mudge

Le Dr Elliott P. Jaslin raconte être resté réveillé toute la nuit précédant le 6 août 1922, date de la réception de lots d’insuline pour ses propres patients diabétiques. Il administre le 7 août 1922 la première unité d’insuline à Elizabeth Mudge, sa patiente la plus gravement atteinte, une infirmière de 42 ans dont le diabète a été diagnostiqué en juillet 1917.
Cette patiente suit depuis un régime alimentaire draconien. Durant les cinq années de sa maladie, son poids est passé de 71 kg à 32 kg. Elle est quasiment grabataire, et n’a pas quitté son appartement depuis neuf mois lorsqu’elle reçoit de l’insuline. Le Dr Jaslin, trop nerveux pour faire lui-même la première injection, délègue la tâche à son associé, le Dr Howard Root.
Le Dr Elliott P. Jaslin dit avoir « vu revenir à la vie » Elizabeth et, les années suivantes, l’avoir vu prendre soin de sa mère, plutôt que l’inverse. Après quatre semaines sous insuline, elle est capable de marcher plus de six kilomètres. En sept mois, elle reprend 9 kg.
Elizabeth Mudge a vécu heureuse encore 25 ans, avant de mourir soudainement d’un infarctus du myocarde (thrombose coronarienne).
Sur un mur de l’hôpital New England Deaconess de Boston, on peut lire sur une plaque commémorative : « Près de cet endroit, le 7 août 1922, le Dr Howard E. Root, en présence du Dr. Elliott P. Joslin et d’autres, a administré la première injection d’insuline en Nouvelle Angleterre. La patiente était Miss Elizabeth Mudge, infirmière diplômée qui avec l’insuline a retrouvé la santé et a encore vécu 25 ans ».
Elizabeth Hughes

Elizabeth Hughes (1907–1981) est sans doute la plus célèbre des jeunes patients traités par Banting. La petite fille est diagnostiquée diabétique en 1918 à l’âge de 11 ans. Elle ne pèse que 34 kg pour 1,51 m.
Elle est la fille de Charles Evans Hughes, gouverneur de l’État de New York et candidat républicain malheureux à l’élection présidentielle de 1916 contre Woodrow Wilson. Il deviendra juge à la Cour Suprême de 1930 à 1941.
La petite Elizabeth suit un régime alimentaire de privation préconisé par le célèbre docteur Frederick Allen (Physiatric Institute, Morristown, New Jersey). Celui-ci lui impose un régime de famine de 800 calories par jour, avec un jour de jeûne par semaine. Pour éliminer tout sucre, les aliments sont bouillis. En 1921, l’enfant ne pèse que 23 kg. Lorsqu’une glycosurie apparaît (présence de sucres dans les urines), l’enfant est encore plus restreinte, n’étant autorisée à prendre que 250 calories par jour, voire absolument rien.
En 1921, lorsque son père devient Secrétaire d’État (1921-1925) dans l’administration du président Warren G. Harding, ses parents décident d’envoyer leur petite fille et son infirmière particulière aux Bermudes afin qu’elle puisse profiter d’un climat chaud. Même s’il est éprouvant, le voyage ravit Elizabeth, qui espère qu’il y aura à l’avenir d’autres voyages vers de nouvelles terres. Elle déclare à sa mère qu’elle a hâte de voir « les pittoresques habitants des îles des mers du Sud », imaginant qu’elle pourra un jour devenir écrivain.
Après ce voyage, l’état de santé d’Elizabeth se détériore. Elle ne pèse plus que 20,4 kg à l’été 1922. La fillette continue de croire qu’elle sera écrivain. Avec ses économies, elle achète une machine à écrire portative afin, dit-elle à sa mère, de pouvoir « écrire tous mes manuscrits et lettres, etc., sans compter que cette machine est très amusante à utiliser. De toute façon, les écrivains en ont toujours une ».
La mère d’Elizabeth Hughes contacte alors le Dr Banting. La fillette n’est plus qu’un squelette vivant. Elle se rend, accompagnée de sa mère et son infirmière particulière, à Toronto le 15 août pour consulter Banting. Celui-ci l’examine le lendemain. Il écrit : « poids 20 kg, taille 1,52 m. Patiente extrêmement émaciée, léger œdème aux chevilles, peau sèche et squameuse, cheveux minces et cassants, abdomen proéminent, épaules affaissées, muscles extrêmement atrophiés, tissus sous-cutanés presque complètement résorbés. Elle est à peine capable de marcher compte tenu de sa faiblesse. Appareils respiratoire, digestif et cardiovasculaire normaux ».
Elizabeth reçoit sa première injection d’insuline le 17 août 1922. Les premières injections, à raison d’un millilitre deux fois par jour, permettent de faire disparaître la glycosurie. Banting décide alors d’augmenter la ration alimentaire de la fillette. Son régime est porté à 889 calories par jour. Elizabeth est autorisée à consommer 1 220 calories à la fin de la première semaine de traitement par insuline, avant de passer une semaine plus tard à un régime de 2 200 à 2 400 calories, puis à 2 500-2 700 calories.
À sa mère qui doit retourner à Washington, la petite fille écrit : « Penser que je puisse mener une existence saine et normale, je n’arrive pas à y croire ». Une semaine plus tard, elle est enthousiaste : « Oh ! Elle est tout simplement trop merveilleuse cette chose pour pouvoir la décrire avec des mots ! ». Elle regagne plus de 4,5 kg en l’espace de cinq semaines. « Vous devez penser que c’est un conte de fées », écrit-elle à sa mère.
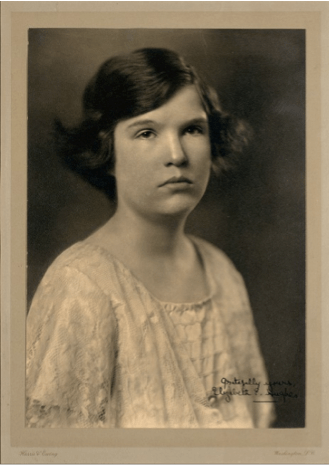
L’adolescente est de retour à Washington le 30 novembre 1922. En 1923, elle reprend le chemin de l’école. En 1929, elle est diplômée du Barnard College. Elle épouse William T. Gossett, un avocat. Le couple a trois enfants. La famille vit à Bloomfield, Michigan.

Engagée dans les affaires civiques, Elizabeth Hughes fonde la Société historique de la Cour suprême des États-Unis en 1972, qu’elle préside jusqu’en 1979. Elle décède d’une pneumonie le 21 avril 1981, à l’âge de 73 ans, après avoir été traitée par l’insuline pendant 58 ans. Elle aura reçu plus de 42 000 injections d’insuline.
Janet Turnbull

Janet Turnbull est âgée de six ans quand elle est admise à l’hôpital général de Toronto le 20 août 1922.
Sa mère, qui tenait des tableaux détaillés des progrès de la petite Janet, écrit à Banting à quel point il est difficile pour un jeune enfant diabétique de suivre un régime alimentaire strict. Janet a en effet été surprise à prendre une cuillerée de gelée alors qu’elle débarrassait la table ou encore à manger des cacahuètes que lui avait données un voisin. « Elle résiste à la tentation de la nourriture pendant des semaines, puis quand elle commence à craquer, elle semble incapable de s’arrêter », confie-t-elle à Banting.
Traitée par insuline, l’état de la fillette s’améliore si rapidement qu’elle quitte l’hôpital le 22 septembre pour regagner son domicile familial aux États-Unis, près de Pittsburg en Pennsylvanie.

Comme d’autres enfants, Janet Turnbull envoie à Banting une carte sur laquelle elle écrit : « Je me sens si bien et j’ai tellement de choses à manger. J’ai des flocons d’avoine et des pommes de terre. J’ai participé à la parade d’Halloween et j’ai reçu un prix. Voici quelques photos. J’ai l’air grosse ? »
Randall G. Sprague
Ce jeune garçon de 16 ans a débuté un traitement par insuline le 21 septembre 1922 à l’hôpital presbytérien de Chicago, dans la clinique R.T. Woodyatt. Il reçoit alors un l’« insuline de Macleod », mais développe une réaction allergique sévère. Dans la mesure où il n’existe pas encore d’insuline commerciale, il reçoit celle préparée sur place, à la clinique Woodyatt. Son état s’améliore sensiblement. Au printemps 1923, son traitement change et consiste alors en des injections d’insuline préparée par le laboratoire Lilly et bien tolérée.

Randall Sprague a fait des études de médecine et est devenu un éminent spécialiste en endocrinologie et diabétologie, reconnu internationalement. Il recevra 45 000 injections d’insuline sans problèmes d’intolérance tout au long d’une vie professionnelle bien remplie où il exercera à la Mayo Clinic et la Mayo Foundation pendant 18 ans (Rochester, Minessota). Il occupera également les fonctions de président de l’American Diabetes Association (ADA).
Elsie Needham

Cette Canadienne de 11 ans, diabétique depuis six mois, est admise à l’hôpital des enfants malades de Toronto le 12 octobre 1922 pour un coma diabétique. Ce jour-là, la fillette s’est gavée de raisins et d’olives.
Frederick Banting et le Dr Gladys L. Boyd administrent de l’insuline à Elsie, ce qui la tire du coma. Après plusieurs jours de traitement durant lesquels Banting raconte avoir veillé la petite Elsie pendant trois jours, la jeune patiente sort du coma et retrouve des forces. Suffisamment rétablie, elle retourne à l’école à Galt (Ontario) en janvier 1923. Grâce à l’insuline, Elsie est donc revenue à la vie et fait alors figure de miraculée.
Elsie Needham sera par la suite traitée par un autre médecin qui tolèrera que la fillette présente une glycosurie au cours de la nuit. La jeune patiente se porte bien mais son état nécessite cependant une quantité d’insuline plus importante qu’auparavant.
Le cas d’Elsie Needham est relaté au sein d’une série de vingt patients traités par le Dr Gladys L. Boyd, chef de la nouvelle clinique diabétologique de l’hôpital, dans un article publié en 1924 dans le Canadian Journal of The Medical Association. Son poids, qui était de 31 kg en janvier 1923, passe à 45 kg un an plus tard. Pour autant, « au lieu d’être contrôlée, la maladie progresse en fait », note le Dr Gladys Bloyd dans son article. Et de préciser que le nombre d’unités d’insuline nécessaires est en augmentation, tout comme le taux de glucose dans les urines.
Elsie Needham est la première enfant à sortir d’un coma diabétique grâce à l’insuline. À l’époque, cela a sans doute représenté l’effet le plus spectaculaire du traitement par l’insuline. On sait peu de choses sur Elsie, sinon qu’elle était encore vivante en 1946.
Voilà donc pour l’histoire des premiers bénéficiaires de l’insuline. On le voit, la mise au point d’un extrait pancréatique, capable de corriger l’hyperglycémie et son administration aux premiers patients diabétiques, a représenté une page glorieuse de l’histoire de la médecine, l’insulinothérapie comptant comme une formidable avancée en thérapeutique humaine.
Frederick Banting et John Macleod ont été récompensés par le Prix Nobel de médecine le 25 octobre 1923, à peine dix-huit mois après le traitement des tout premiers patients. Ces malades ont rapidement été suivis par d’autres qui, eux, sont en revanche restés totalement anonymes.
Pour certains d’entre eux, les initiales de leur nom et prénom demeurent cependant à jamais inscrites dans les articles consacrés aux premières séries de cas traités par l’insuline.
Ces patients pionniers ont grandement contribué à affiner les protocoles d’administration de l’insuline ainsi que les doses injectées. Avant la fin de l’année 1922, 50 patients souffrant de diabète sévère à la clinique diabétologique sont traités au Toronto General Hospital (TGH). Les premiers résultats sont publiés en mars 1922 dans le Canadian Medical Association Journal.
Pour Elliott Joslin, le plus grand diabétologue à l’époque, la mise à disposition de l’insuline signifiait la fin d’une ère dans l’histoire du diabète : « À Noël 1922, j’ai été témoin de tant de quasi-résurrections que je me suis rendu compte que je voyais la vision d’Ezéchiel de la Vallée des ossements desséchés ». Il écrit également : « Cela reste une merveille que ce liquide limpide injecté sous la peau deux fois par jour puisse métamorphoser un bébé, un enfant, un adulte ou un vieil homme ou une vieille femme en leurs homologues presque normaux ».
Elliott Joslin réalise cependant que la mise à disposition de ce traitement ne signifie malheureusement pas la fin du diabète. Revenant sur les premiers temps du traitement du diabète par l’insuline, l’éminent diabétologue de Boston concluait ainsi un article publié en 1956 dans la revue Diabetes : « À l’époque nous menions une bataille, mais maintenant nous menons une campagne. L’objet du combat était de vaincre le coma diabétique qui ôtait la vie des deux tiers de tous les patients. Aujourd’hui, notre campagne consiste à prévenir et de surmonter les complications des yeux, de l’appareil circulatoire et des reins ». Un combat toujours actuel.
Le 15 septembre 1925 (deux ans après l’attribution du Prix Nobel), Frederick Banting, découvreur de l’insuline, avait lui-même conclu son discours de cérémonie de remise du Prix par ces mots : « L’insuline n’est pas une guérison pour le diabète, c’est un traitement ».