L’obésité est une maladie chronique qui sévit à l’échelle mondiale. La prise en charge chirurgicale de cette affection métabolique a connu un essor sans précédent au cours de ces vingt dernières années.
La chirurgie bariatrique (du grec βάρος baros (« poids ») et ιατρός, iatros (« médecin ») est une option pour les personnes atteintes d’obésité sévère ou massive en échec médical. Elle n’intervient en effet qu’après échec d’un traitement médical, nutritionnel, diététique et psychothérapeutique bien conduit. Elle reste aujourd’hui le traitement le plus efficace de l’obésité. Des études randomisées et des méta-analyses ont montré sa supériorité sur le traitement médical optimisé pour ce qui concerne une perte de poids significative et durable, de même qu’en termes d’amélioration, voire de rémission, des comorbidités chez les patients atteints d’obésité sévère ou morbide.
Malgré tout, les résultats en termes de perte de poids et/ou l’effet bénéfique en termes métaboliques de la chirurgie bariatrique ne sont pas optimaux chez tous les patients opérés. Ils sont variables, chaque patient étant un cas particulier.
Un acte lourd à ne réaliser qu’à l’issue d’une décision médicale partagée et après une information claire
Difficiles à prévoir pour le clinicien, les résultats dépendent de plusieurs facteurs, en particulier du choix de la technique chirurgicale, de l’âge (notamment physiologique) du patient ou de la patiente, de l’IMC (indice de masse corporelle) initial, de l’histoire pondérale de la personne obèse, mais aussi des troubles du comportement alimentaire, du profil métabolique et de la présence et de la sévérité des comorbidités.
Pour toutes ces raisons, la décision d’opérer et le choix de la technique opératoire méritent d’être discutés de façon collégiale entre spécialistes en chirurgie, anesthésie, diététique, endocrinologie et psychologie.
À plus long terme, les résultats de la chirurgie de l’obésité s’apprécient en fonction de l’amélioration de la qualité de vie, de la résolution des comorbidités antérieures et de l’augmentation de l’espérance de vie.
Les techniques opératoires reposent sur deux grands principes. Le premier vise à réduire la taille de l’estomac. On parle de techniques de restriction car l’objectif est de limiter l’apport calorique et de favoriser la satiété. La seconde approche thérapeutique a pour objectif de provoquer une malabsorption des aliments en créant un court-circuit intestinal.
C’est au début des années 1950 que les premières procédures de chirurgie bariatrique ont vu le jour. Elles ont évolué durant les soixante-dix ans qui ont suivi. Aujourd’hui, quatre techniques sont utilisées en pratique courante : l’anneau gastrique ajustable (AGA), la sleeve gastrectomie (SG), le bypass gastrique avec Roux-en-Y (BPGY) et la dérivation biliopancréatique avec diversion (switch) duodénale.
Quatre techniques sont utilisées en chirurgie bariatrique
Pour mieux comprendre, il convient de décrire et d’illustrer les quatre techniques de chirurgie bariatrique utilisées en pratique courante.
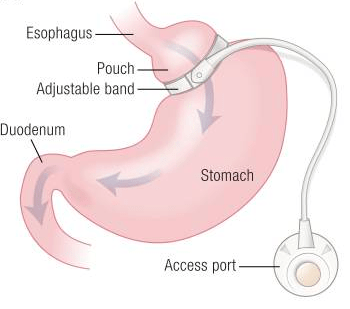
L’anneau gastrique ajustable (AGA) repose sur l’utilisation d’un corps étranger, en l’occurrence un anneau gonflable en silicone, placé autour de la région supérieure de l’estomac. L’anneau divise ainsi cet organe en deux parties de volumes très inégaux, le transformant en une sorte de sablier. La zone qui surmonte l’anneau est constituée d’une poche de très petit volume, de 20 à 30 millilitres.
Cette procédure a commencé à être utilisée en 1986. C’est d’ailleurs la seule à être réversible. Le serrage (ou desserrage) de l’anneau gastrique est modulé via l’injection (ou le retrait) de sérum physiologique dans une chambre implantée sous la peau et reliée à l’anneau gastrique.
L’anneau gastrique n’est quasiment plus utilisé aujourd’hui. Cette technique, en diminution constante, ne représente à peine qu’un pour cent des interventions bariatriques.
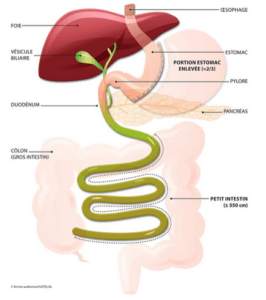
La sleeve gastrectomie (gastrectomie longitudinale) a commencé à être utilisée au début des années 2000 chez des patients très obèses. Cette technique est dite restrictive, car elle réduit uniquement la taille de l’estomac.
Elle consiste à supprimer le fundus gastrique, région de forme arrondie de l’estomac, qui comporte donc la grande courbure de l’estomac. Il renferme les cellules sécrétrices de la ghréline, hormone impliquée dans la signalisation de la faim. La sécrétion de la ghréline par l’estomac est élevée à jeun et inhibée au moment des repas. En amputant l’estomac de sa majeure partie (environ des deux-tiers), cette procédure revient à confectionner un tube gastrique à partir de la petite courbure de l’estomac. En pratique, on sectionne puis on agrafe une partie de l’estomac pour créer un tube de diamètre variable.
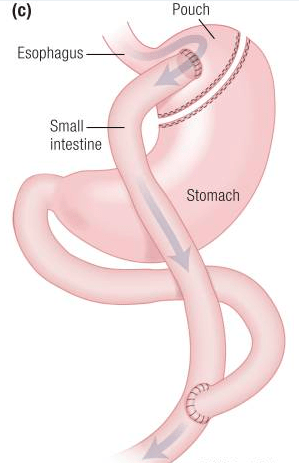
Le bypass (court-circuit) gastrique selon la technique en Roux-en-Y (BPGY), consiste à créer une petite poche gastrique supérieure d’environ 20 cm3. Les premiers bypass gastriques ont été réalisés à la fin des années 1970. Le principe est de court-circuiter une grande partie de l’estomac et de le réduire en une petite poche gastrique, laquelle est reliée via une anse alimentaire à l’intestin grêle (anastomose gastro-jéjunale). Cette anse alimentaire, ainsi appelée car elle transporte les aliments, a une longueur comprise entre 1 et 1,5 mètre.
Ce faisant, le chirurgien court-circuite une grande partie de l’estomac, mais également le duodénum et les premières anses intestinales. Cette portion court-circuitée est connectée (anastomosée) à l’extrémité inférieure de l’anse alimentaire.
Le BPGY provoque donc à la fois une restriction de la quantité des aliments ingérés au niveau gastrique et un degré variable de malabsorption, du fait que les aliments parviennent rapidement dans la partie moyenne de l’intestin grêle.
En France, la sleeve gastrectomie (SG) et le bypass gastrique avec Roux-en-Y (BPGY) sont les techniques opératoires les plus utilisées, respectivement dans environ 60 % et 40 % des cas.
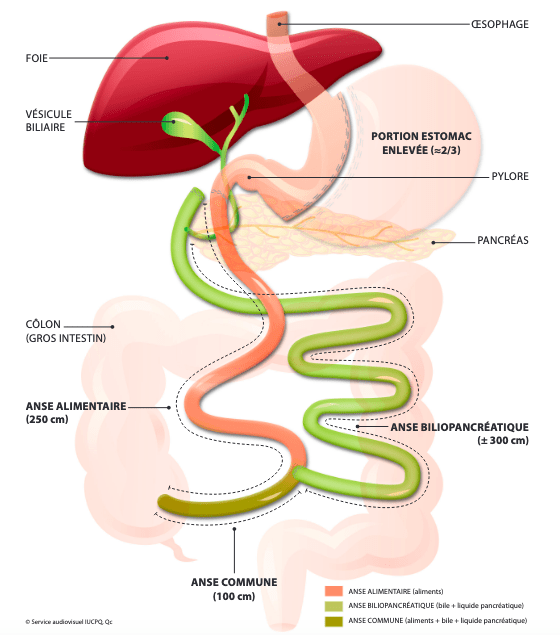
La dérivation biliopancréatique est la technique opératoire qui entraîne le plus haut degré de malabsorption. Initialement décrite en 1979, cette procédure a été modifiée à la fin des années 1980. Elle consiste en une amputation des deux-tiers de l’estomac (gastrectomie partielle). L’estomac est ainsi réduit à un tube vertical. Le duodénum (qui fait immédiatement suite à l’estomac) est sectionné à environ 3 cm du pylore. Le tube gastrique est anastomosé à une portion distale de l’intestin grêle d’une longueur de 250 cm. Un autre montage chirurgical est réalisé pour rediriger la portion intestinale court-circuitée vers l’anse alimentaire. On dénomme anse biliopancréatique, la partie du tube digestif qui ne transporte pas d’aliments mais véhicule les sécrétions provenant de la vésicule biliaire et du pancréas. La partie du tube digestif où l’anse alimentaire et l’anse biliopancréatique se rejoignent, et où aliments et sécrétions biliopancréatiques entrent donc en contact, est appelée anse commune.
La dérivation biliopancréatique est réservée aux patients ayant une obésité très sévère (IMC supérieur à 50) et représente moins de 2 % des procédures.
Dans le monde, les interventions chirurgicales pour obésité ont quintuplé en 15 ans
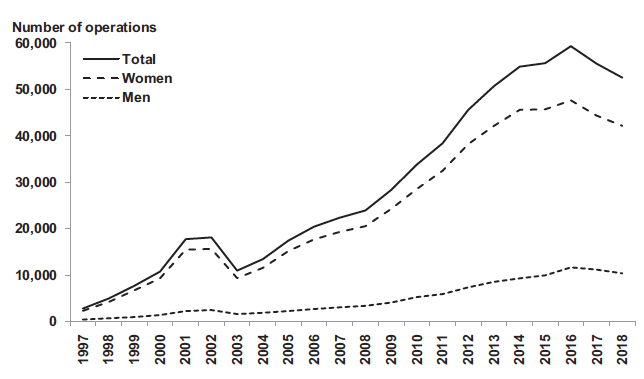
Dans un article publié en janvier 2023 dans le Journal de Chirurgie Viscérale, Andrea Lazzati (Centre hospitalier intercommunal de Créteil, Val-de-Marne) indique que, dans le monde, le nombre des interventions chirurgicales pour obésité a quintuplé en 15 ans (passant d’environ 140 000 en 2003 à plus de 720 000 en 2018), ce qui signifie que cette pratique chirurgicale a quasiment doublé tous les ans.
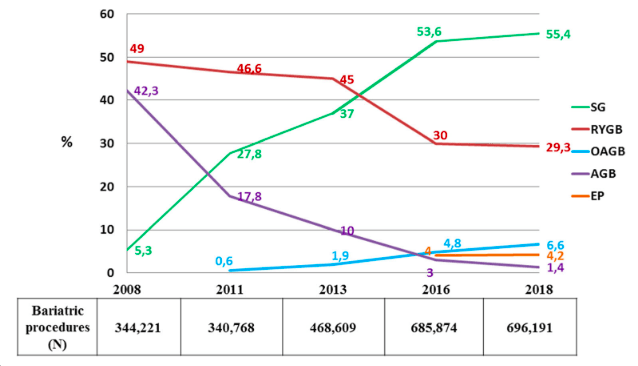
Depuis 2013-14, la sleeve gastroectomie est devenue l’intervention la plus réalisée au monde, avec en moyenne environ 55 % des actes chirurgicaux (entre 50 % et 75 % des actes en chirurgie de l’obésité). Le bypass gastrique en Y (BPGY) se situe à la seconde place, avec environ 30 % des actes. La part de l’anneau gastrique ajustable est passée de 42,3 % en 2008 à seulement 1,4 % dix ans plus tard.
La croissance de la chirurgie bariatrique s’est néanmoins ralentie depuis 2011. Les estimations provenant des enquêtes épidémiologiques conduites sous l’égide de l’IFSO (International Federation for The Surgery of Obesity) montrent une augmentation de 36 % entre 2008 et 2011, de seulement 17 % entre 2014 et 2016 et d’à peine 5 % entre 2016 et 2018. La pandémie de Covid-19 survenue en 2020 a largement contribué à un moindre recours à la chirurgie bariatrique. Les premières estimations font état d’une réduction d’environ 30 % pour la seule année 2020.
Lors des dernières décennies, l’évolution de la chirurgie bariatrique n’a cependant pas été homogène dans tous les pays. Andrea Lazzati souligne que l’Amérique du Nord a doublé son activité, alors que l’Europe l’a triplée. Le nombre des interventions a quasiment quadruplé en Amérique Centrale et du Sud. La véritable explosion concerne cependant les pays de la zone Asie/Pacifique avec une augmentation de presque dix fois du nombre de procédures sur la période plus récente 2008-2018.
En termes absolus, précise le chirurgien, « le pays qui réalise le plus grand nombre d’interventions est les États-Unis (250 000 actes en 2018) suivis par le Brésil (118 000) et la France (46 000). Une autre façon d’analyser le volume d’activité par pays, est d’estimer le nombre d’actes par 100 000 habitants. Dans ce cas, la Belgique est le pays qui réalise le plus d’interventions (127 interventions pour 100 000 habitants), suivi par Israël (92) et le Liban. La France se situe à la 7e place avec 72 interventions pour 100 000 habitants ».
De grands changements sont intervenus au début des années 2000 dans l’importance respective des différentes techniques chirurgicales utilisées. Durant les vingt dernières années, on estime que 1 % à 2 % des personnes en situation d’obésité ont eu recours à la chirurgie bariatrique. Plus précisément, « on estime qu’entre 2003 et 2018, environ 6,5 millions de personnes ont été opérées dans le monde (et probablement 2 millions de plus depuis lors). Cette croissance n’a pas d’égale en chirurgie digestive et viscérale », souligne Andrea Lazzati.
Plusieurs facteurs ont contribué à la spectaculaire croissance de la chirurgie bariatrique observée ces dernières années. On peut tout d’abord évoquer la reconnaissance de l’obésité comme maladie chronique et la prise de conscience de son effet délétère sur l’état de santé, l’espérance et la qualité de vie du patient. Ensuite, l’avènement de techniques mini-invasives (interventions sous coelioscopie) a également contribué à limiter les graves complications post-opératoires chez ces patients obèses. De même, l’amélioration du matériel chirurgical a permis de réduire certaines complications per-opératoires. Enfin, des recommandations ont été édictées par les sociétés savantes nationales affiliées à l’IFSO, fédération internationale composée des associations nationales des chirurgiens bariatriques.
En France, en 2016, on estimait à environ 50 000 le nombre d’interventions chirurgicales pour obésité. Parmi les techniques chirurgicales, les plus utilisées sont la sleeve gastrectomie (32 000 par an) et les bypass (13 000 par an).
Dans notre pays, l’offre de soins en chirurgie bariatrique est particulièrement développé à en juger par le nombre d’établissements de santé qui ont réalisé au moins un acte de chirurgie bariatrique : 500 entre 2016 à 2021. Et le Dr Andrea Lazzati, chef du service de chirurgie générale et digestive et de l’obésité du CHI Créteil, d’ajouter que néanmoins « le volume d’activité par centre reste très inégal. En effet, un grand nombre d’établissements ne réalisent qu’un nombre limité d’actes alors que peu de centres ont une très forte activité (plus de 200 actes par an) ». Ce chirurgien précise qu’environ la moitié des centres a pratiqué en moyenne moins de 50 interventions par an sur les cinq dernières années. Ce seuil, retenu par la Société Française de Chirurgie de l’Obésité, est important car il figure dans les critères exigés pour obtenir une labellisation. De fait, la grande majorité des patients (70 %) sont opérés dans des établissements réalisant un haut volume d’actes, à savoir plus de 100 interventions chirurgicales dans l’année.
Il importe de souligner qu’il est parfois nécessaire de réintervenir chirurgicalement, quand il y a échec de la chirurgie. Comme indiqué dans un article publié en 2021 dans les Cahiers de nutrition et de diététique, la nécessité d’une chirurgie révisionnelle est importante après anneau gastrique ajustable (AGA). Cette technique opératoire s’accompagne en effet d’un taux d’échec important, justifiant une chirurgie révisionnelle, majoritairement à un horizon de dix ans. Les auteurs, chirurgiens du CHU de Brest et nutritionnistes à l’hôpital Pitié-Salpêtrière, précisent que les sleeve gastrectomie ont des taux d’échec non négligeables et peuvent, dans 3 à 5 % des cas, conduire à une chirurgie révisionnelle, majoritairement sous la forme d’un bypass gastrique (BPG).
Chirurgie métabolique
Pour conclure, il importe de souligner que la chirurgie bariatrique est également une chirurgie métabolique en ce sens qu’elle vise à contrôler les comorbidités et particulièrement le diabète de type 2. Elle permet en effet, outre de provoquer une perte de poids majeure, d’induire une rémission du diabète chez environ 60 % des patients diabétiques atteints d’obésité sévère.
Publiée en 2020 dans la revue Diabetes Care, une étude de chercheurs espagnols et finnois a porté sur 736 patients atteints de DT2 ayant subi un bypass gastrique Roux-en-Y (BPGY) ou une sleeve gastrectomie (SG) dans un centre universitaire (2004-2012). Sur 736 patients, 425 (58%) ont connu au cours de la première année après la chirurgie une rémission du diabète (hémoglobine glyquée HbA1c <6,5 %, les patients n’étant plus sous traitement). Ces 425 patients ont été suivis pendant une durée médiane de 8 ans (intervalle de 5 à 14 ans). Chez 136 patients, soit environ un tiers d’entre eux, ayant connu une rechute tardive du diabète, une amélioration statistiquement significative du contrôle glycémique, de la pression artérielle et du profil lipidique était toujours observée à long terme. Selon les auteurs, plus la chirurgie bariatrique intervient précocement, moins il y a de risque de reprise de poids et de rechute du diabète à long terme.
Parmi les multiples facteurs impliqués, l’amélioration de la sensibilité à l’insuline, de la fonction des cellules bêta (possiblement sous l’effet d’hormones intestinales) et l’évolution du microbiote intestinal, ont été proposées pour jouer un rôle dans la rémission du diabète après chirurgie bariatrique.
À l’inverse, les mécanismes de la rechute du diabète ne sont pas complètement compris et ne sont pas toujours liés à la reprise de poids. Publiée dans Gut Microbes en 2022 par des chercheurs français, une étude pointe l’implication du microbiote intestinal dans la non-résolution du diabète de type 2 cinq ans après un bypass gastrique avec Roux-en-Y (BPGY).
Enfin, en janvier 2022, des chercheurs italiens ont rapporté dans Diabetes & Metabolism les résultats d’un suivi à long terme (10 ans) de 88 patients obèses ayant eu une chirurgie bariatrique (BPGY) et de 25 autres ayant suivi un traitement médical. À 10 ans, il ressort que le bypass gastrique en Y réduit significativement et maintient durablement l’hémoglobine glyquée (HbA1c) à des niveaux comparables à ceux observés lors du traitement médical.
Une rémission du diabète a été obtenue à un an chez 91 % des patients qui présentaient un diabète de moins de quatre ans et 79 % d’entre eux étaient toujours en rémission après 10 ans. À l’inverse, seulement 42 % des patients vivant avec un diabète de type 2 depuis plus de quatre ans avaient connu une rémission au cours du suivi. Ils n’étaient que 6 % à être en rémission à la fin du suivi de 10 ans. Il apparaît donc qu’un diabète de courte durée est un élément fondamental pour parvenir à atteindre une rémission à long terme du diabète après chirurgie bariatrique.
Marc GOZLAN (Suivez-moi sur Twitter, Facebook, LinkedIn, Mastodon)